睡眠時無呼吸症候群(SAS)とは
SAS(Sleep Apnea Syndromeの略):サス
睡眠中に呼吸が止まる、または浅く・弱くなることにより日常生活に様々な障害を引き起こす疾患です。
閉塞性睡眠時無呼吸の主な症状
- 起床時の喉の渇き
- 頻回の中途覚醒
- 集中力の低下
- 夜間の頻尿

閉塞性睡眠時無呼吸の主な合併症
- 高血圧(健常人の1.37倍)
- 夜間心臓突然死(健常人の2.61倍)
- 脳血管障害(健常人の3.3倍)
- 居眠りによる交通事故(健常人の7倍)
- 認知障害・発育障害(小児SAS)…
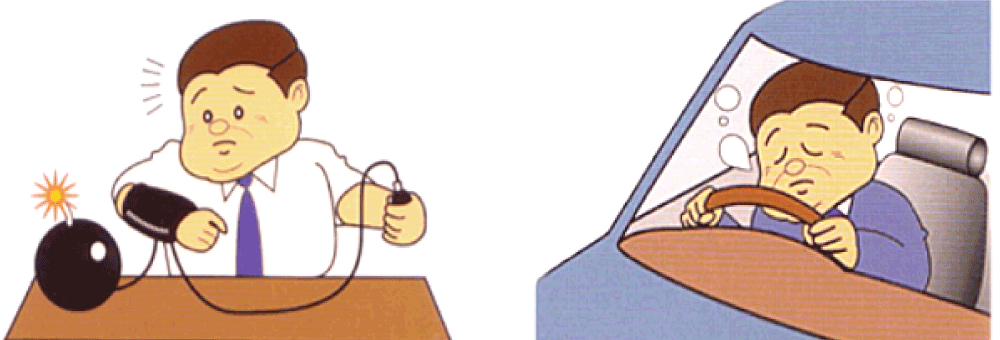
検査の流れ
CPAP治療は月に一度 当院呼吸器内科外来に通院して頂きます。
効果判定検査は6ヶ月に1回を限度として簡易検査を行います。
検査・治療の料金について
簡易検査 終夜睡眠ポリグラフィー検査(携帯用装置を使用した場合):3割 2,700円、1割 900円
精密検査(入院その他諸経費を含め):3割 約50,000円、1割 約1万~3万円程度
※医療機関や検査内容により費用が異なります(検査費用に加え、入院費その他諸経費がかかります)。
CPAP治療(毎月):3割 4,350円程度、1割 月4,000円程度
※ 2022年4月現在の診療報酬点数による
日中の眠気の自己評価(JESS)
JESS:Japanese version of the Epworth Sleepiness Scale
こんなとき、うとうとしませんか?
- すわって何かを読んでいるとき(新聞、雑誌、本、書類など)
- すわってテレビを見ているとき
- 会議、映画館、劇場などで静かにすわっているとき
- 乗客として1時間続けて自動車に乗っているとき
- 午後に横になって、休息をとっているとき
- すわって人と話をしているとき
- 昼食をとった後(飲酒なし)、静かにすわっているとき
- すわって手紙や書類などを書いているとき
上の設問に青枠内の点数で採点してください
- うとうとする可能性はほとんどない:0点
- うとうとする可能性は少しある:1点
- うとうとする可能性は半々くらい:2点
合計点数に対しての評価
- 11点~15点:軽症~中等症の睡眠時無呼吸症候群の疑いがある注意群
- 16点以上:睡眠時無呼吸症候群の疑いが強く、治療が必要と考えられる危険群
睡眠時無呼吸症候群の治療(CPAP)について

CPAP(シーパップ)療法(持続陽圧呼吸療法)はCPAP装置からホース、マスクを介して処方された空気を気道に送り、常に圧力をかけて気道が塞がらないようにします。この療法を適切に行うことで睡眠中の無呼吸やいびきが減少し、SASによる症状の改善が期待されます。CPAPは治療効果が高い治療法です。またOSASが原因で血圧が上昇している場合においては、降圧(血圧を下げる)効果の報告もあります。CPAP療法は検査を行い一定の基準を満たせば健康保険の適応になります。
おすすめの睡眠時無呼吸症候群情報サイト




一酸化窒素ガス分析装置 NIOX VERO
若葉病院ではこのたび、喘息の診断や“気道の炎症状態“を評価する、新しい機器を導入いたしました。この機器では、吐いた息に含まれる一酸化窒素(NO)の濃度を測定し、気道の炎症状態を評価します。炎症の程度が分かれば、それに応じて薬の投与量を増減することも可能なため、治療の効率化にもつながります。
他院かかりつけ患者さんの場合、検査だけのご要望も承りますので、遠慮なくお申し付けください。
喘息になると濃度が上昇します
気道に炎症が起きると(気道の粘膜を構成する)上皮で誘導型一酸化窒素合成酵素(iNOS)というNOを作る酵素が増えます。そのため吐いた息のNO濃度を測ることで、結果的に炎症の程度がを知ることができます。
喘息患者さまの呼気中で増えるガスはNOだけではありません。一酸化炭素やエタン、ペンタンの濃度も炎症に伴って上昇しますが、これらは喫煙などが原因で肺機能が低下する慢性閉塞性肺疾患(COPD)でも同じように高くなります。一方、NOはぜんそくで特異的に上昇するため、慢性閉塞性肺疾患(COPD)と間違わずに診断が可能です。安定期より発作時の方が高くなるため、治療を強めたり弱めたりする目安としても使えます。
呼気NO濃度測定検査とは
呼気NO濃度測定検査とは、呼気中のNO(一酸化窒素)の濃度を測定する検査です。喘息患者さまの気道には炎症があり、炎症性刺激により、主に気道上皮のNO合成酵素(INOS)が誘導され、大量のNO(一酸化窒素)が産生されています。そのため呼気中NO濃度を測定することで好酸球性気道炎症の存在や程度を知ることができるとされています。
検査は簡単
検査は6秒以上息を吹き込むだけです。測定開始から結果表示まで約1分30秒で完了します。
風邪をひいた後は、せきだけが治らずに続くケースが多く、患者の約30%は本格的なぜんそくに移行します。早期に適切な治療を始めれば移行の確率を下げられるため、ほかの慢性的なせきと鑑別できる呼気NO測定への期待は、大きく膨らんでいます。
検査時間は、測定開始から結果表示まで
約1分30秒

3種類のアニメーションで、
呼気流量の調節をサポートします

呼気NOの評価方法
呼気NO 低値
(成人25ppb未満、12歳未満の小児20ppb未満)
- 気道の好酸球性炎症の存在はありません。
- 喘息症状のある患者さんの場合でも、ステロイドホルモン吸入薬の適応はありません。
- 喘息以外の原因を探る必要があります。
呼気NO 中間値
(成人25~50ppb、12歳未満の小児20~35ppb)
- 気道の好酸球性炎症の存在はありますが、軽度です。
- 解釈には注意が必要です。
- 吸入ステロイドホルモン剤を開始し、呼気NO値の変化を追う必要があります。
呼気NO高値
(成人50ppb以上、小児35ppb以上)
- 明らかな気道の好酸球性炎症の存在があります。
- 喘息の症状がある患者には、ステロイドホルモン剤の吸入の効果があります。
- アレルギーの原因物質を探る必要があります。
 ※ 12歳未満の小児において年齡はFeNOにに影響する主要因です。
※ 12歳未満の小児において年齡はFeNOにに影響する主要因です。
高レベルのFeNOに関連している主な要因は持続的および/または高いアレルゲン暴露です。
料金
呼気ガス分析(呼吸器機能検査等判断料含む)
3割負担の方: 720円、2割負担の方:480円、1割負担の方: 240円
保険点数は検査(判断料込み)で240点です。
定額負担の方は費用の増加はありません。
※ 2018年4月現在の診療報酬点数による